Bien qu’elle ait décimé des millions de personnes au cours des siècles, la peste ne constitue plus aujourd’hui un problème majeur de santé publique. Transmise par les puces, cette maladie affecte surtout les petits animaux, et peut occasionnellement être transmise à l’homme. Selon les chiffres de l’Organisation Mondiale de la Santé, le nombre de cas humains en 2003 était de 2118, dont 182 mortels (1).
Comment cette maladie tristement célèbre est-elle passée, en un siècle, du rang de fléau de l’humanité à celui de pathologie rare et relativement bien contrôlée ? La description précise de la bactérie par le médecin franco-suisse Alexandre Yersin, a été à la base de ce progrès : elle sera nommée Yersinia pestis en son honneur. Suite à ses travaux, les recherches se concentrèrent sur les moyens de soigner les malades par des sérothérapies
(2) et l’administration d’antibiotiques, et de protéger de l’affection par la mise au point de vaccins.
Si, grâce à ces mesures, la peste n’est donc plus à proprement parler un sujet d’actualité, la méthodologie qui a conduit Yersin à sa découverte est toujours pertinente lorsque les scientifiques sont confrontés à une nouvelle épidémie et cherchent à en identifier les causes. Ainsi, ces dernières années, le même type de démarche a-t-il été mis en place afin d’étudier des maladies émergentes comme le SIDA, le SRAS, le chikungunya ou encore le virus Ébola.
Analyse
Ce texte, conservé aux annales de l’Institut Pasteur, est une communication du docteur Alexandre Yersin
(3) concernant la mise en évidence, en juin 1894, du germe responsable de la peste bubonique. Il retrace avec précision les étapes qui ont conduit le microbiologiste, en l’espace de trois semaines, à identifier sans conteste la cause de ce fléau millénaire.

Figure 1 : Portrait d’Alexandre Yersin (photothèque de l’Institut Pasteur)
En quelques pages remarquables tant pour la rigueur scientifique de l’auteur que pour son esprit de synthèse, Yersin nous offre un bel exemple de la démarche de l’école pasteurienne de microbiologie médicale (voir encadré). Certains passages de ces travaux ont par ailleurs été communiqués par Émile Duclaux
(4) à l’Académie des Sciences sous forme d’une note, enregistrée dans les comptes-rendus en date du 30 juillet 1894
(5).
|
L’Institut Pasteur et l’école pasteurienne de microbiologie
L’Institut Pasteur a été créé à Paris en 1887 grâce aux fonds levés par une souscription internationale. Le but de Louis Pasteur, qui vient alors de mettre au point la vaccination contre la rage (1885), est d’étendre cette vaccination au plus grand nombre, de développer l’étude des maladies infectieuses et de diffuser les connaissances. Ainsi, dès sa création, cette fondation à but non lucratif développe trois axes complémentaires : (1) l’hôpital Pasteur, où ont lieu des campagnes de vaccination antirabique (plus tard étendues à d’autres maladies) et des traitements par sérothérapie des personnes contaminées par la rage ; (2) le centre de recherches, où les collaborateurs de Pasteur étudient les agents de nombreuses maladies comme la tuberculose, la diphtérie ou le paludisme ; (3) Le « cours de microbiologie technique », où de jeunes scientifiques sont formés à la fois aux concepts théoriques et aux méthodes d’étude pratiques des micro-organismes, selon la démarche mise en œuvre par Louis Pasteur tout au long de sa carrière. Très rapidement, les chercheurs formés à l’école pasteurienne essaiment de part le monde, donnant naissance au réseau international des Instituts Pasteur implanté sur les cinq continents. Ceci favorise la mise en place de stratégies de lutte contre les maladies infectieuses sur le terrain même où elles se développent.
Figure 2 : Carte du réseau international des Instituts Pasteur en 2008
|
Mise en situation
Si certains grands épisodes de peste ont marqué les esprits au fil des siècles, cette maladie persiste à l’état endémique
(6) dans un certain nombre de foyers ; le Sud-Est asiatique fait traditionnellement, et encore aujourd’hui, partie de ces régions. Au début de 1894, comme ceci arrive périodiquement, on observe un passage de l’état endémique sur les plateaux de Mongolie à l’état épidémique. La peste gagne alors le Yunnan.
En mars, cette année, elle fit son apparition à Canton et, en quelques semaines, occasionna plus de 60 000 décès dans cette ville. Le grand mouvement commercial existant entre Canton et Hong-Kong d’une part, entre Hong-Kong et le Tonkin d’autre part, et la difficulté d’établir, sur le littoral de ces contrées, une quarantaine réellement efficace, fit craindre au gouvernement français que l’Indo-Chine ne fût envahie par l’épidémie.
De Canton, le fléau atteint rapidement la colonie anglaise avoisinante de Hong-Kong. La position stratégique de ce port, au carrefour de nombreux échanges entre l’Orient et l’Occident, constitue une menace très sérieuse de propagation au reste du monde. La suite montrera que ce risque n’était pas sous-estimé : en effet, l’épidémie, connue sous le nom de peste océanique, s’étendra à tous les continents en touchant principalement les ports de commerce.
Je reçus du ministère des Colonies l’ordre de me rendre à Hong-Kong, d’y étudier la nature du fléau, les conditions dans lesquelles il se propage, et de rechercher les mesures les plus efficaces pour l’empêcher d’atteindre nos possessions.
Les autorités françaises, craignant que la peste n’atteigne leurs possessions, dépêchent sur place le docteur Yersin, alors médecin des colonies en exercice en Indochine. Le but de cette étude est de déterminer les causes de l’épidémie dans l’espoir de pouvoir, à terme, s’en protéger. Bien que Yersin affirme ici avoir reçu l’ordre du ministère des colonies, son voyage est, en réalité, organisé sur sa propre demande.
Pourquoi Yersin ?
Alexandre Yersin est un jeune médecin français d’origine suisse, d’un naturel curieux et aventureux. Après sa thèse de médecine auprès d’Émile Roux
(7) sur la tuberculose et des travaux de premier plan sur la diphtérie, il se rend auprès de Robert Koch
(8) afin de parfaire sa formation en microbiologie. De retour à Paris, il prend en charge, à la demande d’Émile Roux et de Louis Pasteur
(9), la préparation du premier « cours de microbiologie technique » de l’Institut Pasteur. Cependant, l’envie d’explorer de nouvelles contrées et d’y conduire une approche de terrain le pousse rapidement à demander une affectation aux colonies en tant que médecin militaire. Il écrit à ce sujet dans son journal :
J’avais toujours rêvé de découvrir du pays, d’explorer, quand on est jeune, rien ne semble impossible…
Voici la recommandation que Louis Pasteur adresse en 1890 au Ministère des Affaires Étrangères afin de favoriser le départ de son jeune collègue vers l’Indochine :
Ses connaissances très étendues en médecine lui ont valu le titre de docteur. Son avenir comme savant eût été brillant. Mais, tout à coup, à la suite des lectures nombreuses, il fut pris d’un désir ardent de voyages lointains et rien ne put le retenir auprès de nous. Je puis certifier que le Docteur Yersin est un homme des plus sérieux, d’une honnêteté à toute épreuve, d’un courage extraordinaire, possédant des connaissances aussi variées que précises, capable en un mot de faire grand honneur à notre pays.
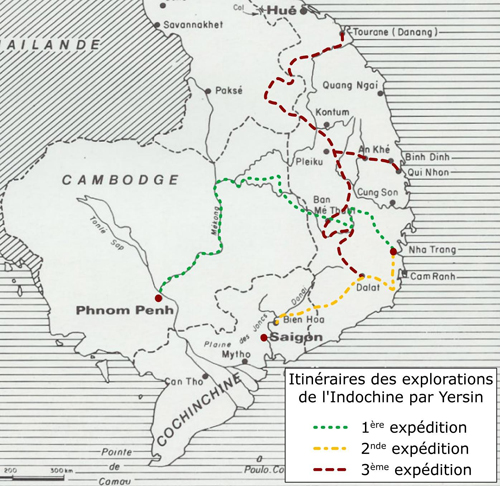
Figure 3 : Carte retraçant les itinéraires des trois expéditions d’exploration du sud de l’Indochine par Alexandre Yersin.
Pendant quelques temps, il sert en tant que médecin des messageries maritimes sur la ligne Saigon-Manille, puis mène plusieurs explorations dans la jungle d’Indochine (figure 3). En mars 1892, il se fixe à Nha-Trang – ville située sur la côte au sud-est du Vietnam – où il monte un laboratoire, succursale de ’Institut Pasteur de Saigon dirigé par Albert Calmette
(10).

Figure 4 : Autoportrait d’Alexandre Yersin à Nha-Trang, au retour de sa dernière expédition (mars 1892) (photothèque de l’Institut Pasteur)
Lorsque la peste se déclare à Hong-Kong, son envie d’explorer une nouvelle zone, couplée à sa curiosité scientifique, le poussent à demander l’autorisation d’aller étudier l’épidémie sur place. Pour ceci, ses contacts en France intercèdent en sa faveur auprès du gouvernement français. Malgré un avis favorable de Louis Pasteur et d’Émile Roux qui lui valent une subvention du ministère de l’Instruction publique, Yersin obtient en réalité difficilement du gouverneur général d’Indochine l’autorisation de se rendre à Hong-Kong.
L’installation

Figure 5 : Alexandre Yersin devant sa paillote à Hong-Kong, en juin 1893. (photothèque de l’Institut Pasteur).
Je m’installai avec mon matériel de laboratoire dans une paillotte que je fis construire, avec l’autorisation du gouvernement anglais, dans l’enceinte de l’hôpital principal.
Ce court paragraphe ne donne qu’un aperçu très limité des conditions d’installation de Yersin à Hong-Kong. Yersin ne fait pas non plus état de la présence sur place d’une équipe japonaise emmenée par un disciple de Robert Koch, Shibasaburo Kitasato.
Yersin, débarqué le 15 juin en compagnie d’un serviteur, a toutes les peines à obtenir des autorités anglaises les autorisations nécessaires pour étudier la maladie. Il finit par construire une paillote provisoire à proximité de l’hôpital, où il installe son matériel (microscope et autoclave pour stériliser le matériel contaminé). Si, faute de légitimité, il doit dans un premier temps soudoyer les fossoyeurs pour se procurer des cadavres, la situation s’améliore par la suite ; il peut alors accéder aux patients de l’hôpital, ainsi que prélever le matériel biologique dont il a besoin pour ses études.
De son côté, Kitasato, arrivé le 12 juin, dispose d’une équipe scientifique complète et d’un laboratoire à l’hôpital anglais.

Figure 6 : Shibasaburo Kitasato (1853-1931) s’est notamment distingué par ses travaux sur l’agent du tétanos. Pionnier de l’école japonaise de microbiologie médicale, il a fondé en 1914 un institut à Tokyo qui porte aujourd’hui son nom.
Description de la maladie : La peste à bubons
Historique de la maladie
La peste a longtemps constitué l’un des plus grands fléaux de l’humanité. Cette maladie, extrêmement contagieuse, était presque toujours mortelle jusqu’à ce qu’on identifie des traitements (sérothérapie et antibiotiques) au début du XXème siècle. Les trois pandémies
(11) de l’ère chrétienne sont la Peste de Justinien au VIème siècle en Afrique et en Europe, la Peste Noire ou Grande Peste aux XIVème et XVème, partie d’Asie avant de ravager l’Europe et l’Afrique du Nord, et enfin la Peste Océanique. Cette dernière, qui sert de cadre d’étude au présent texte, débute en Mongolie à la fin du XIXème siècle ; elle s’étend ensuite en Chine puis à toute l’Asie, et touche 77 ports sur les 5 continents. Assez vite contrôlé en occident, ce dernier épisode fut particulièrement dévastateur en Inde jusqu’au milieu du XXème siècle.
Symptômes
Yersin s’attache à décrire aussi précisément que possible les symptômes de la maladie, et leur évolution des premiers signes jusqu’à la rémission ou, dans la plupart des cas, au décès du patient.
Voici les symptômes de la maladie : Début brusque après une incubation de 4 jours et demi à 6 jours ; accablement, prostration. On est subitement atteint d’une forte fièvre, souvent accompagnée de délire. Dès le premier jour, un bubon généralement unique apparaît. 75 fois sur cent, ce bubon siège dans l’aine ; 10 fois sur cent dans l’aisselle ; rarement à la nuque ou dans d’autres régions. Le ganglion
(12) atteint très vite la grosseur d’un œuf de poule. La mort arrive au bout de 48 heures et fréquemment plus tôt. Quand la vie se prolonge au bout de 5 à 6 jours, le pronostic est meilleur, le bubon s’est alors ramolli ; on peut l’opérer pour donner issue au pus.
Cette description est tout à fait en accord avec les observations enregistrées depuis des siècles, ce qui ne laisse aucun doute sur le diagnostic. En dehors de la fièvre, le symptôme le plus caractéristique de la peste est l’apparition du bubon qui lui a donné son nom de peste bubonique. Il s’agit en réalité d’une réaction inflammatoire aigüe se produisant dans un ganglion lymphatique, le plus souvent à l’aine. Yersin rapporte aussi que « dans quelques cas, le bubon n’a pas le temps de se former : on n’observe alors que des hémorragies des muqueuses ». Ce sont alors des cas de la forme pulmonaire de la maladie, extrêmement contagieuse
(13).
Yersin rapporte une mortalité très élevée, d’environ 95% dans les hôpitaux. Ce chiffre est en accord avec les descriptions historiques, faisant état de 60 à 80% de mortalité chez les sujets atteints, et plus encore dans les cas de peste pulmonaire. Il permet de mesurer toute l’ampleur du fléau et de comprendre la peur qu’il inspire. En effet, rares sont les maladies à la fois hautement contagieuses et pour lesquelles la mortalité est si élevée. Il reflète également l’absence totale de moyens de lutte contre cette affection à l’époque, si bien que les patients atteints étaient condamnés de manière presque certaine.
Conditions de vie de la population touchée
Suit alors une description assez perspicace des facteurs qui semblent favorables au développement de la maladie. Yersin fait état des conditions de vie insalubres de la population chinoise de Hong-Kong, première victime de la maladie. En particulier, il note un système d’égouts inadapté et infesté de rats, conjugué à la surpopulation dans les quartiers pauvres. Le manque d’hygiène lui semble la principale entrave à la lutte contre la maladie. Cette conclusion est d’autant plus facile à tirer que la situation particulière de cette colonie permet la comparaison directe entre quartiers de niveaux de vie différents. Dans les quartiers européens, la population, plus aisée et mieux lotie, est épargnée par le fléau.
Peu d’Européens, jusqu’à présent, ont été frappés par la maladie, grâce aux conditions de salubrité bien meilleures des maisons et des quartiers qu’ils habitent.
Puis commence la véritable démarche de mise en évidence du germe, pour laquelle Yersin met en œuvre les outils et la rigueur scientifique héritée de sa formation auprès de Louis Pasteur.
Étude microbiologique de l’origine de la maladie
Analyse de la pulpe des bubons et mise en évidence du germe
La première étape de l’étude microbiologique consiste à rechercher un germe chez les malades. Pour être reconnu comme l’agent de la maladie, ce microbe doit être présent chez tous les malades
(14). Suivant la nature de la maladie, le pathogène est recherché au site supposé de l’infection, en général sur la peau, dans le sang ou, parfois (comme pour la tuberculose) dans les poumons.
En raison du gonflement caractéristique des ganglions lymphatiques associé à la peste bubonique, Yersin effectue des prélèvements non seulement de sang, mais aussi et surtout sur les bubons de malades et de patients décédés. Il y observe une bactérie qu’il décrit ainsi :
La pulpe des bubons est, dans tous les cas, remplie d’une véritable purée d’un bacille court, trapu, à bouts arrondis, assez facile à colorer par les couleurs d’aniline, et ne se teignant pas par la méthode de Gram
(15). Les extrémités de ce bacille se colorent plus fortement que le centre, de sorte qu’il présente souvent un espace clair en son milieu. Quelquefois, les bacilles apparaissent comme entourés d’une capsule.
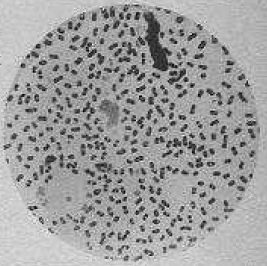
Figure 7 : Pulpe de ganglion d’un rat mort spontanément de la peste (cliché 2 extrait de la planche XII accompagnant l’article de Yersin, voir texte BibNum). On reconnaît la pullulence du bacille « court, trapu, à bords arrondis ».
On sait aujourd’hui que cette bactérie appartient à la famille des Entérobactéries ; on la nomme Yersinia pestis, du nom de son découvreur. Yersin note par ailleurs que « le sang en renferme quelquefois, mais en beaucoup moins grande abondance : on ne l’y rencontre que dans les cas très graves et rapidement mortels ». Ces morts rapides sont probablement des épisodes de septicémie
(16), l’une des issues possibles de la maladie dans 10 à 20% des cas.
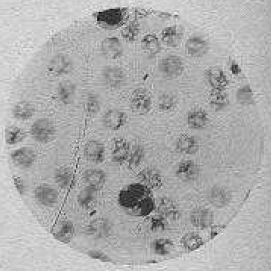
Figure 8 : « Sang recueilli chez un homme mourant de peste foudroyante, ¼ d’heure avant la mort » (cliché 5 extrait de la planche XII accompagnant l’article de Yersin, voir texte BibNum). On n’y distingue que deux bacilles dans le sang (au milieu en haut et en bas légèrement à gauche), à la différence des très nombreux germes recueillis à partir des bubons (figure 7).
D’après les comptes-rendus de ses travaux, Kitasato, à la différence de Yersin, s’intéressa principalement à cette forme septicémique de la maladie, donc au germe sanguin. Il a probablement aussi isolé avec succès le bacille de la peste dans ses prélèvements ; cependant, ses cultures semblent avoir par la suite été contaminées par un pneumocoque
(17), faussant une partie de ses conclusions. A posteriori, en l’absence d’éléments déterminants sur la source et le moment exact de la contamination, l’ampleur de son erreur est difficile à évaluer. La co-découverte du bacille de la peste par Yersin et Kitasato a longtemps prêté à controverse
(18).
Culture du bacille
Suivant la démarche prescrite par le « postulat de Koch », une fois ce bacille mis en évidence, Yersin cherche à l’isoler et le cultiver. De façon inattendue, les conditions de travail précaires de sa paillote lui sont favorables : à défaut d’étuves reproduisant les conditions de température du corps humain, il est contraint de travailler à température ambiante, ce qui s’avére l’une des conditions optimales pour le développement du germe. Il détermine également quels sont les milieux de culture les plus favorables au développement du bacille, ce qui permettra à d’autres de reproduire ces mêmes conditions dans leur laboratoire pour étudier ce microorganisme.
S’ensuit une description circonstanciée des colonies que forme le germe en culture et de son aspect en microscopie
(19). Ces détails sont extrêmement importants car ils permettront par la suite, lorsque des patients sont atteints d’une maladie susceptible d’être la peste, de déterminer lors du diagnostic s’ils sont infectés par un bacille du même type.
Reproduction de la maladie chez des animaux
Yersin note que les victimes de la peste ne se comptent pas seulement parmi les hommes, mais aussi chez les animaux et en particulier les rats (ceci avait déjà été rapporté précédemment). Il tire parti de cette observation pour tenter d’identifier les causes de la maladie, en utilisant des modèles animaux expérimentaux.
L’aptitude particulière de certains animaux à contracter la peste me permettait donc d’entreprendre dans de bonnes conditions une étude expérimentale de la maladie.
Yersin s’applique à reproduire les symptômes de la maladie chez des animaux de laboratoire (souris, rats, cobayes) à partir du bacille isolé ; ici aussi, il applique strictement le postulat de Koch. Notons que cette étape est primordiale dans la démarche du microbiologiste. En effet, la présence de la bactérie dans les bubons pourrait très bien être due à une surinfection, sans pour autant être cause de la maladie
(20). Dans ce cas, il ne devrait pas être possible de reproduire les symptômes de la maladie lors de l’inoculation de la bactérie à un animal.
Il s’avère justement que les symptômes de la peste peuvent être reproduits à partir de bactéries provenant d’humains ou d’animaux malades, comme de bactéries provenant du bacille en culture :
Une première culture ayant pour origine un bubon est pénible sur la gélose-peptone
(21). Elle se développe cependant et tue aussi vite que la pulpe de bubons.
Cette dernière observation est la preuve directe que la bactérie isolée précédemment est bien la cause de la maladie, car il ne peut dans ce cas pas s’agir d’une co-infection par un autre agent infectieux prélevé sur les malades.
Voies d’inoculation et mode de contagion
Yersin teste plusieurs modes d’inoculation du bacille, soit par injection sous la peau, soit par voie orale. Ces deux voies d’entrée de l’agent pathogène conduisent à l’apparition de lésions caractéristiques de la maladie, à la suite de quoi le bacille est retrouvé dans les ganglions.
Si on inocule la pulpe du bubon à des souris, à des rats ou à des cobayes, on tue sûrement ces animaux, et ils présentent à l’autopsie des lésions caractéristiques, avec de nombreux bacilles dans les ganglions, dans la rate et dans le sang.
Il observe également que la maladie peut se transmettre d’animal à animal :
J’ai placé dans le même local des souris saines et des souris inoculées : les souris inoculées sont mortes les premières ; mais les jours suivants, les souris saines ont toutes succombé les unes après les autres, avec le bacille de la peste dans leurs organes.
Les observations de Yersin concernant l’abondance des rats morts de la peste au domicile des malades lui font émettre l’hypothèse qu’ils puissent être les vecteurs de la maladie. Il note néanmoins que les mouches de son laboratoire peuvent aussi être infectées par la maladie :
J’avais remarqué que, dans le laboratoire où je fais mes autopsies d’animaux, il y avait beaucoup de mouches crevées. J’ai [broyé une de ces mouches] dans du bouillon et l’ai inoculée à un cobaye. Le liquide d’inoculation contenait une grande quantité de bacilles absolument semblable à celui de la peste, et le cobaye est mort en 48 heures avec les lésions spécifiques de la maladie.
Le fait que les bacilles issus de ces mouches soient infectieux, à la différence de ceux recueillis dans le sol des domiciles infectés, laisse entrevoir l’éventualité d’une contamination par les insectes. Toutefois, Yersin, s’il touche du doigt la vérité, ne met pas en évidence le vecteur réel de la maladie : les puces de rat. Cette découverte sera réalisée quatre ans plus tard, en 1898, par Paul-Louis Simond à Karachi
(22). Comme les mouches, les puces peuvent héberger le bacille pendant plusieurs mois, puis infecter par piqûre rats, animaux domestiques et êtres humains.
Perspectives médicales : Vers des souches moins virulentes
En repiquant à plusieurs reprises le bacille de la peste sur des boîtes de culture, sans passage par des animaux, Yersin voit se développer des colonies de virulence
(23) atténuée.
On remarque […] qu’un certain nombre de colonies se développent beaucoup plus que les autres. […] Lorsqu’on inocule celles-ci aux animaux, on constate que leur virulence est singulièrement diminuée.
Il isole même de ganglions d’un patient convalescent une souche dépourvue de toute virulence pour les animaux, y compris pour la souris pourtant plus sensible. Le bacille étant par ailleurs en tous points semblable à l’agent responsable de la maladie, ce résultat laisse entrevoir à Yersin la possibilité de mettre au point une souche vaccinale permettant de protéger la population du fléau. Cependant, il reste encore sur ses gardes, n’envisageant à ce stade de ses travaux que l’immunisation d’animaux :
Ces faits, très suggestifs, me permettent de supposer que l’inoculation de certaines races ou variétés peu ou point virulentes du bacille spécifique serait sans doute capable de donner aux animaux l’immunité contre la peste.
En réalité, les tentatives de vaccination de Yersin demeurèrent infructueuses. En effet, l’obtention d’un germe sans danger pour l’homme mais donnant l’immunité contre la peste s’avéra une tâche particulièrement ardue.
À défaut de vaccin, Yersin prépara en 1895 avec Albert Calmette et Émile Roux un sérum antipesteux, en injectant le bacille à des chevaux. Ces derniers produirent ainsi des anticorps contre la peste, leur permettant de se défendrecontre la maladie. Le sérum récupéré à partir du sang de ces chevaux permit de guérir plusieurs malades à Canton, puis à Amoy, en transfusant les anticorps protecteurs à l’homme. La mise au point d’un vaccin efficace dut quant à elle attendre les travaux de Georges Girard et Jean-Marie Robic, à l’Institut Pasteur de Tananarive (Madagascar) dans les année 1930.
Conclusions
Le travail réalisé par Yersin en l’espace de quelques semaines n’en demeure pas moins un modèle de démarche scientifique. Cette découverte, sortie de l’ombre de la paillote de Hong-Kong, a ouvert la voie aux travaux ultérieurs permettant de ne plus considérer aujourd’hui la peste comme un problème de santé publique. Soulignons en outre le courage de ce médecin et de ses congénères qui, pour parvenir à leurs fins, n’hésitèrent pas à travailler en zone infectée. Le risque de contagion, s’il n’affecte pas la qualité de ses recherches, reste à tout moment au cœur des préoccupations du médecin. Cette lettre à sa mère, qui peut apporter un éclairage plus humain sur le texte que nous venons d’analyser, en témoigne :
« Hong Kong 1894
« Chère maman,
« Je suis sûr que tu dois être un peu anxieuse de recevoir cette lettre, me sachant dans un endroit où l’on n’irait pas précisément faire aujourd’hui un voyage d’agrément! « Après être resté quelques jours à l’hôtel, je me suis fait construire une paillotte à côté de l’hôpital des pestiférés et j’ai établi là mon domicile et mon laboratoire. « Tout cela n’a pas été sans peine et si je n’avais pas eu le bonheur de découvrir un brave missionnaire catholique qui a bien voulu m’accompagner partout et me servir d’interprète, je ne sais pas comment je me serais tiré d’affaire! Le missionnaire s’appelle le père Vigano ; Voilà 30 ans qu’il réside à Hong Kong aussi il connaît tout le monde. « J’ai déjà pu étudier une douzaine de cas et il ne m’a pas été difficile de retrouver le microbe qui pullule dans le bubon, dans les ganglions lymphatiques, la rate, etc. C’est un petit bâtonnet un peu plus long que large et qui se colore difficilement. Il tue les souris, les cobayes avec les lésions de la peste. Je le retrouve toujours ; Pour moi il n’y a pas de doute. « J’envoie à l’institut Pasteur par ce courrier un certain nombre de petits tubes scellés contenant de la pulpe de bubons de peste. On va pouvoir donc commencer à Paris l’étude de la maladie. Ici je suis très limité dans mes expériences car mon laboratoire est fort mal monté. « Hong Kong est une ville très pittoresque, bâtie au bord de la mer sur le flan d’une montagne abrupte de 600 mètres, les maisons sont étagées jusqu’au sommet. La population chinoise est de plus de 200 000 âmes. Elle est aujourd’hui réduite de moitié à cause de l’émigration provoquée par la peste. On est en pleine saison des pluies, il tombe de vrais déluges d’eau et à la suite de chacune de ces violentes averses, il y a un redoublement de l’épidémie. La mortalité est très forte, 95% des cas. Jusqu’à présent 3 Anglais seulement ont été frappés. Je ne compte pas les Portugais, il y en a beaucoup plus. Je tâcherai un de ces jours de faire une petite photographie de ma paillote avec moi devant et je te l’enverrai. Je continue à me très bien porter, un peu fatigué seulement, car étant seul je dois suffire à tout. « J’aurais encore bien des choses à te raconter, mais il y a deux cadavres qui m’attendent, et ces Messieurs sont pressés paraît-il d’aller au cimetière. Adieu chère maman, lave-toi les mains après avoir lu ma lettre pour ne pas gagner la peste!!
« ton fils aff.
« A. Yersin »
(mars 2009)

(1) C’est de façon générale que les petits mammifères sont les hôtes de la peste. Les humains ne sont que des victimes « accidentelles ». Pour plus d’informations sur la peste aujourd’hui,
consulter le site de l’OMS.
(2) La sérothérapie consiste à injecter à un patient atteint d’une maladie le sérum d’un animal préalablement immunisé contre la même maladie. Ce sérum – une fraction du sang dont on a ôté les globules rouges – contient des anticorps reconnaissant spécifiquement l’agent infectieux et permettant de s’en défendre. Les sérums les plus courants sont ceux contre le tétanos et la diphtérie. Ils sont obtenus en vaccinant des chevaux avec des quantités croissantes de toxine tétanique ou diphtérique. Néanmoins, la sérothérapie peut déclencher des réactions graves, de type allergique. Elle reste une solution de repli, employée uniquement lorsqu’il n’y a pas eu de vaccination préventive, ou pour lutter contre un venin après une morsure.
(3) Le médecin et bactériologiste franco-suisse Alexandre Yersin (1863-1943) est relativement méconnu en Europe, mais vénéré au Vietnam où il passa la majeure partie de sa vie. Outre la découverte du bacille de la peste, on lui doit l’implantation de l’hévéa (arbre à caoutchouc) en Indochine, assurant aujourd’hui encore au Vietnam une manne économique importante grâce aux exportations de latex.
Notice Biographique d’Alexandre Yersin (archives de l’Institut Pasteur).
(4) Le physicien, biologiste et chimiste Émile Duclaux (1840-1904) collabora avec Louis Pasteur durant la majeure partie de sa carrière, principalement dans les domaines de la bactériologie et de l’agriculture. Il succéda en 1895 à Louis Pasteur à la direction de l’Institut du même nom.
(5) Comptes-rendus de l’Académie des Sciences, 1894, 119, p. 356. Sur la peste de Hong-Kong. Note de M. Yersin. Rechercher "Yersin" pour aller directement à la page 356.
(6) Les maladies endémiques sont caractéristiques d’une région où elles persistent à long terme, par opposition aux épidémies qui sévissent par épisodes puis s’éteignent.
(7) Le médecin Émile Roux (1853-1933) est célèbre, entre autres, pour son rôle dans la mise en œuvre de la vaccination contre la rage en collaboration avec Louis Pasteur. Il fut également directeur de l’Institut Pasteur, de 1904 à sa mort.
(8) Le médecin allemand Robert Koch (1843-1910) est le découvreur du bacille de la tuberculose (1882).
(9) Le chimiste français Louis Pasteur (1822-1895) est un pionnier de la microbiologie. Les plus célèbres de ses nombreux travaux sont probablement la réfutation du concept de « génération spontanée » des microorganismes, ainsi que la mise au point du vaccin contre la rage. Il s’intéressa également, entre autres, à la fermentation alcoolique, ainsi qu’à de nombreuses maladies de l’homme et des animaux domestiques (charbon, pébrine du ver à soie, choléra des poules, etc). En 1887, il fonde à Paris l’Institut qui porte son nom.
(10) Le médecin et bactériologiste Albert Calmette (1863-1933) a laissé son nom au vaccin contre la tuberculose (BCG, ou bacille de Calmette-Guérin), qu’il mit au point avec Camille Guérin (1872-1961) au début du XXème siècle.
(11) Une pandémie est une épidémie à très grande échelle, touchant plusieurs continents, voire la planète entière.
(12) Les ganglions lymphatiques sont le lieu de prolifération et différenciation de certaines cellules immunitaires appelées lymphocytes. On distingue entre autres les ganglions inguinaux (sous la peau au niveau du pli de l’aine), les ganglions axillaires (aux aisselles), et les ganglions occipitaux (situés derrière la nuque). Après infection, le bacille de la peste se propage via le système lymphatique jusqu’au plus proche de ces ganglions, et y prolifère ; c’est alors là que le bubon prend naissance.
(13) En effet, dans ce cas, la maladie peut être transmise directement d’humain à humain par expectoration des malades. Lors des éternuements, le liquide muqueux contaminé est pulvérisé sous formes de fines gouttelettes dans l’air avoisinant, offrant une grande capacité de dissémination du germe sous forme d’aérosols.
(14) Ce critère fait partie d’une liste appelée postulat de Koch (à tort, car elle est plus probablement due à Jacob Henlé). Il formalise la caractérisation de l’agent responsable d’une maladie : a. Le microorganisme doit être présent dans tous les animaux malades et absent des animaux sains. b. Le microorganisme doit pouvoir être cultivé en culture pure à l’extérieur des animaux malades. c. Un animal sain inoculé avec cette culture pure doit développer la maladie avec tous ses symptômes. d. Le microorganisme ré-isolé à partir d’un prélèvement sur l’animal ainsi inoculé doit être identique à celui précédemment isolé. Même si des restrictions peuvent être apportées à ce postulat, il demeure une grille d’analyse fiable pour des études de ce type. Ici, Yersin suit assez fidèlement cette démarche.
(15) La coloration de Gram est une technique classique de microbiologie qui permet de classifier les bactéries en deux catégories, grâce aux propriétés différentes de leurs parois. Les bactéries à Gram positif sont colorées en violet par le violet gentiane, puis la coloration est fixée par une solution iodurée ; en revanche, les bactéries à Gram négatif – comme Yersinia pestis – ne prennent pas cette coloration. Elles sont révélées dans un second temps par un marquage à la fuschine, qui leur donne une teinte rosée.
(16) La septicémie (littéralement, « infection du sang ») est une infection générale grave de l’organisme par une bactérie. Ses symptômes sont une combinaison des dégâts strictement dus au germe et de la réaction inflammatoire violente du patient à l’infection.
(17) Le pneumocoque, de son nom scientifique Streptococcus pneumoniae, est la bactérie responsable des pneumonies. Cette bactérie de forme sphérique (« coque » dans le jargon microbiologique) est très différente du bacille de la peste qui a une forme de bâtonnet. Les premières descriptions de l’agent de la peste par Kitasato sont peu détaillées, mais concordent avec celles de Yersin. Cependant, par la suite, ses comptes-rendus décrivent assez précisément un germe ressemblant au pneumocoque. Outre l’hypothèse d’une contamination des cultures, il est également possible que le médecin japonais ait effectué des prélèvements sur des patients atteints, non de peste pulmonaire, mais de pneumonie aïgue, ou bien d’une co-infection.
(18) Sur la controverse entre Yersin et Kitasato, on pourra se référer à cet article : Diagnosis of plague : an analysis of the Yersin-Kitasato controversy. D. J. Bibel and T. H. Chen;
Bacteriol Rev. 1976 September; 40(3): 633–651.
(19) La photographie 3 de la planche XII montre les chaînettes de bactéries observées en microscopie à partir d’un bouillon de culture.
(20) Une telle surinfection est l’une des hypothèses permettant d’expliquer l’erreur de Kitasato : ses patients étaient peut-être infectés par un pneumocoque. L’infection d’un animal par un pneumocoque est létale, mais les symptômes de la maladie sont différents de ceux de la peste.
(21) La gélose-peptone est un milieu de culture utilisé classiquement en microbiologie. Il s’agit d’un milieu nutritif gélifié à la surface duquel les microorganismes peuvent de développer pour former des colonies. En plus de sucres, cette gélose est supplémentée par un autre apport nutritif : la peptone. Ce terme désigne de manière générale différents produits d’hydrolyse des protéines, et constitue ainsi une source d’acides aminés.
(22) Paul Louis-Simond (1858-1947), biologiste et médecin militaire, s’est principalement illustré par ses travaux sur la puce comme vecteur de la peste, ainsi que sur la fièvre jaune. En marge de son service dans les troupes coloniales, il dirigea successivement l’Institut Pasteur de Saigon et l’institut impérial de bactériologie de Constantinople.
Notice biographique (archives de l’Institut Pasteur).
(23) Au sens biologique, la virulence d’un germe désigne sa capacité à se multiplier dans l’organisme et à y provoquer une pathologie.























